Càncer de Pròstata–Detecció, Diagnòstic i Tractament

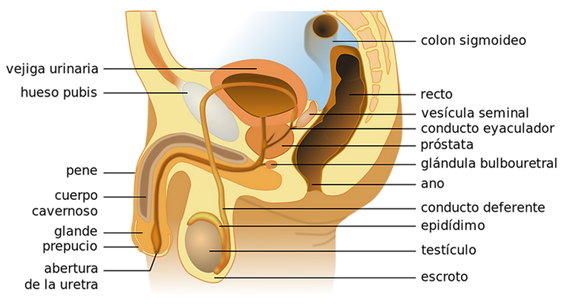
Què és la pròstata, on està i per a què serveix?
La pròstata és una glàndula que forma part de l'aparell reproductor masculí.
Es troba immediatament per sota de la bufeta, envoltada pels ossos de la pelvis i recolzada sobre el diafragma o sòl pelvià. La seva funció és secretar substàncies que ajuden al fet que els espermatozoides puguin complir la seva funció reproductora.
Qui ha de fer-se una revisió mèdica anual de la pròstata?
L'Associació Europea d'Urologia (AEU) considera els següents grups de risc:
- Homes majors de 50 anys.
- Homes majors de 45 anys amb antecedents familiars directes o d'origen africà.
Quins són els procediments de revisió mèdica inicial?
Tacte rectal: és un procediment senzill que es realitza en la consulta. Permet detectar tumors que es situen a la zona perifèrica de la pròstata (la majoria) i que tinguin una grandària significativa. És un procediment que no genera dolor.
PSA, Antigen Prostàtic Específic (Prostatic Specific Antigen): és un marcador específic de la pròstata. Es mesura a través d'una analítica sanguínia i pot elevar-se pel creixement benigne de la pròstata (Hiperplàsia benigna de pròstata o HBP), per fenòmens inflamatoris o infecciosos de la pròstata (prostatitis), manipulació del conducte uretral (col·locació de sondes vesicals, biòpsies de pròstata, etc.) i evidentment pel Càncer de Pròstata. Habitualment es parla que el seu valor normal és fins a 4 ng/ml, no obstant això, resulta interessant relacionar aquest valor amb l'edat del pacient, amb el volum (grandària) de la pròstata i amb el comportament del seu valor en el temps.
Què cal fer es sospita d'un Càncer de Pròstata?
Fins fa pocs anys, es recomanava realitzar una biòpsia de pròstata. No obstant això, actualment la (AEU) recomana realitzar primer una Ressonància Magnètica Multi Paramètrica de Pròstata (RMmp).
Aquesta estratègia millora la capacitat diagnòstica ja que permet identificar els tumors clínicament significatius, és a dir, els que tindran un comportament agressiu i requeriran d'un tractament. A més, permet planificar i dirigir adequadament el següent pas en el procés diagnòstic: la biòpsia per fusió d'imatges. Idealment, una RMmp ha de realitzar-se amb equips d'última generació i d'alta resolució de 3 Tesles i les imatges adquirides han de ser interpretades per un radiòleg expert en patologia prostàtica.
Què aporta la RMmp en el procés diagnòstic d'un Càncer de Pròstata?
No tots els Càncer de Pròstata requereixen establir immediatament un tractament. Alguns tumors de baix risc es poden manegar simplement amb un protocol de vigilància activa, és a dir, anar fent controls de PSA i si en el temps aquest presenta un augment progressiu, s'estableix el tractament.
La RMmp permet detectar els tumors que si que requereixen d'un tractament immediat, els que com comentàvem es denominen Clínicament Significatius. Quan el radiòleg especialista en patologia prostàtica interpreta una RMmp, ens informarà sobre les seves conclusions utilitzant la classificació PIRADS (prostate imaging reporting and data system), la qual permet establir la probabilitat que una imatge determinada sigui finalment un càncer de pròstata.
Aquesta classificació s'informa mitjançant una escala numèrica que va de l'1 al 5.
Es considera que les imatges PIRADS 4 i 5 presenten una alta probabilitat de Càncer de Pròstata pel que es recomana realitzar una biòpsia de pròstata. En els casos de PIRADS 3, es valorarà el risc de cada pacient i es podrà realitzar més proves addicionals com els test genètics (Select Mdx) per a prendre la decisió de biòpsia. En els casos de PIRADS 1 i 2 la biòpsia pot ser evitada.
Tenint les imatges adquirides per la RMmp, idealment en equip de 3 Tesles, podem posteriorment realitzar una biòpsia dirigida exactament a on es troba la imatge sospitosa dins de la pròstata, la qual cosa es denomina Biòpsia per fusió d'imatges.
Què cal fer si la biòpsia és positiva?
Quan una biòpsia de pròstata és positiva significa que s'ha detectat un Càncer de Pròstata. A més de la informació prèvia (PSA i RMmp), la biòpsia ens aportarà, entre altres coses, l'índex de Gleason, el qual és una classificació histopatològica que ens indica quin és el grau d'agressivitat del tumor. Tenint aquests elements en compte, PSA, RMmp i Gleason, juntament amb alguns paràmetres propis de cada pacient com la seva edat, malalties i tractaments concomitants, prendrem una decisió respecte del risc de la malaltia i del millor tractament.
- Tumors de molt baix risc: es pot optar per una vigilància activa, realitzar controls i si en el futur el tumor creix o augmenten significativament els nivells de PSA, es pot tornar a reprendre l'opció d'un tractament actiu. També es poden realitzar teràpies focals com els ultrasons d'alta intensitat (HIFU) entre altres opcions.
- Tumors de baix risc: hi ha diverses opcions, vigilància activa, teràpies focals, cirurgia i radi-hormonoteràpia són opcions vàlides depenent de les característiques del tumor i del pacient.
- Tumors de risc intermedi o alt (sempre que no existeixin metàstasi): habitualment optem pel tractament quirúrgic extirpant tota la glàndula prostàtica i les vesícules seminals, la qual cosa en urologia es denomina Prostatectomia Radical. En els casos en què el pacient presenti un elevat risc quirúrgic es pot optar per radi-hormonoteràpia.
- Tumors que envaeixen altres estructures o presenten metàstasis, habitualment optem per un tractament sistèmic mitjançant el bloqueig hormonal, el qual es realitza inicialment mitjançant la combinació de fàrmacs que bloquegen l'acció de la testosterona (antiandrògens com la Bicalutamida) i altres que eviten la seva producció en l'organisme (anàlegs d'hormones alliberadores de gonadotropines produïdes en la hipòfisi).
En què consisteix la prostatectomia radical?
La prostatectomia radical consisteix a extirpar la pròstata i les vesícules seminals. Segons les característiques del tumor, a vegades també s'extirpen els ganglis pelvians, la qual cosa es denomina linfadenectomia. Actualment és el tractament més efectiu per al tractament del Càncer de Pròstata, aconseguint taxes sobre vida càncer-específics superiors al 95% en 10 anys.
Quins són els seus riscos?
Els riscos associats a la cirurgia són:
- Riscos generals associats a qualsevol intervenció quirúrgica: sagnat, infecció i lesió d'òrgans pròxims, com el còlon o estructures vasculars.
- Possibles efectes adversos propis de la prostatectomia radical: incontinència urinària i disfunció erèctil. La probabilitat que apareguin aquestes complicacions i efectes adversos varien segons factors propis del pacient i de la tècnica quirúrgica utilitzada.
- Quines tècniques existeixen per a realitzar una prostatectomia radical?
Actualment, coexisteixen 3 tècniques quirúrgiques:
- Prostatectomia radical oberta.
La tècnica més antiga. Es realitza a través d'una incisió abdominal per sota del melic. En mans expertes té bons resultats, no obstant això, a l'ésser una tècnica més invasiva que les altres presenta major índex de complicacions, dies d'ingrés i dolor post operatori pel que actualment es realitza cada vegada menys.
- Prostatectomia radical laparoscòpia
La cirurgia es realitza a través de petites incisions a la pell. Els resultats oncològics són tan bons com amb la tècnica oberta, amb la diferència que, a l'ésser una tècnica mínimament invasiva, té una menor taxa de complicacions i els resultats funcionals també són millors.
- Prostatectomia radical laparoscòpia assistida per robot da Vinci
Actualment la tècnica més avançada. També es realitza a través de petites incisions a la pell, a través de les quals es col·loquen les pinces articulades robòtiques. El cirurgià es sent còmodament en una consola situada al costat de la llitera d'operacions i compta amb una visió immersiva en 3 dimensions. El cirurgià controla les pinces robòtiques utilitzant els comandaments situats a la consola, la qual cosa els permet una llibertat de moviments fins i tot superior a la del pròpia del canell humà. D'aquesta manera, les pinces repliquen els moviments que fa el cirurgià a la consola, però filtrant la tremolor fisiològica de les seves mans i atorgant-li, gràcies a la visió i a la versatilitat dels comandaments, una gran capacitat de precisió. Aquesta cirurgia robòtica és la tècnica d'elecció a la majoria dels hospitals més prestigiosos de tot el món.
Com és el postoperatori?
Si la intervenció s'ha realitzat en forma laparoscòpia o robòtica, l'ingrés en clínica sol ser de 2-3 dies. El pacient anirà a casa sent portador d'una sonda vesical per a protegir i afavorir el procés de cicatrització de la sutura entre la bufeta i la uretra. Al cap d'uns 10-20 dies es retira la sonda vesical. A partir d'aquí el seguiment durant els següents mesos consisteix a valorar principalment 3 paràmetres: el PSA, la continència urinària i la funció erèctil.
El monitoratge dels nivells plasmàtics de PSA ens informa sobre el control oncològic de la malaltia. Després d'una prostatectomia radical, el PSA hauria de caure en valors pràcticament indetectables, almenys per sota de 0,2 ng/ml. El monitoratge d'aquest paràmetre en el temps és clau per a detectar de manera precoç qualsevol sospita de reaparició tumoral i es manté durant diversos anys.
De cara a la recuperació de la continència urinària, es recomana realitzar exercicis de sòl pelvià ja que acceleren la recuperació del control voluntari de la micció. Al cap d'un any, la majoria dels pacients estan satisfets amb el control que tenen sobre la micció. En aquest sentit, la cirurgia robòtica permet una recuperació més ràpida i en més pacients comparat amb la resta de les tècniques.
La recuperació de la funció erèctil és un dels majors desafiaments de la cirurgia del Càncer de Pròstata. La preservació de les bandeletes neurovasculars (estructures responsables de l'erecció) durant la cirurgia es veu facilitada gràcies a l'excepcional visió i maniobrabilitat que ofereix la cirurgia robòtica, no obstant això, hi ha casos en què la preservació no és recomanable ja que posaria en risc el control oncològic de la malaltia.
Existeixen diversos factors que influeixen en què finalment un pacient pugui recuperar la funció erèctil després d'una cirurgia per Càncer de Pròstata. Alguns depenen del propi pacient (capacitat d'erecció previ a la cirurgia, malalties concomitants com la diabetis i obesitat, cirurgies prèvies, etc.), alguns depenen del tumor (que les característiques del tumor permetin realitzar una preservació neurovascular sense posar en risc el control oncològic de la malaltia) i altres depenen de la cirurgia (experiència de l'equip de cirurgians, la tècnica i tecnologia utilitzada, absència de complicacions). Existeixen diverses estratègies per a la rehabilitació de la funció erèctil.
Els avanços tecnològics actuals ens han permès millorar la nostra capacitat per a la detecció (RMmp), diagnòstic (biòpsia per fusió d'imatges) i tractament (cirurgia robòtica) del Càncer de Pròstata, la qual cosa ens permet oferir millors oportunitats de curació de la malaltia i al mateix temps minimitzar els efectes no desitjats associats al seu tractament.